近年来,随着胃镜的普及,萎缩性胃炎的检出率也在增加,而且还有年轻化的趋势,很多人30多岁就出现了萎缩甚至肠化。
由于网上有“萎缩性胃炎是癌前病变”、“萎缩性胃炎迟早都会癌变”等等传言,这使很多朋友人心惶惶。
事实果真如此吗?有没有办法逆转、阻断其进程呢?
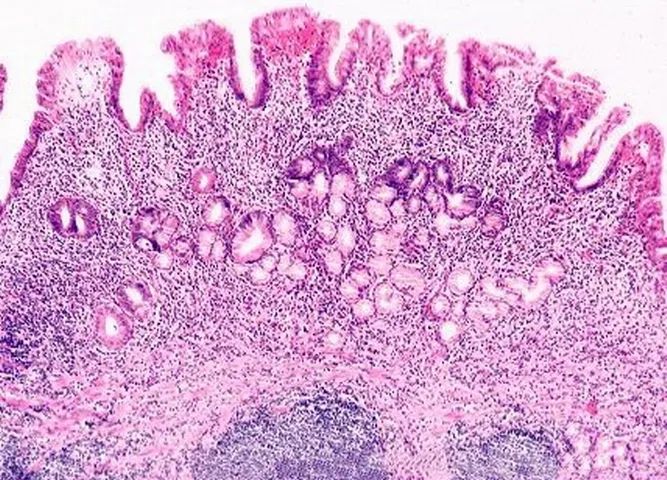
一、先来了解一下什么是萎缩性胃炎?
慢性萎缩性胃炎是慢性胃炎的一种类型,呈局限性或广泛性的胃粘膜固有腺萎缩(数量减少,功能下降),常伴有肠上皮化生、不典型增生及炎性反应。
所以,萎缩性胃炎并不是胃的体积变小了、变皱了,而是胃粘膜变薄了,分泌消化液的腺体减少了。
本病的发生率及萎缩程度与年龄正相关,故有人认为慢性萎缩性胃炎是中老年胃粘膜的退行性变,是一种“半生理”现象。
本病发病率较高,约占接受胃镜检查人群的13.8%,在胃癌高发区占28.1%,并随年龄的增长发生率也随之增高。60岁以上人群几乎可达半数。
二、再来了解下胃癌的演变过程
在所有类型的胃癌当中,肠型胃癌约占到90%;而它的发生模式叫做Correa模式。
也就是人们常说的胃癌发展四部曲:
慢性浅表性(非萎缩)胃炎——萎缩性胃炎——肠化——异型增生——胃癌。
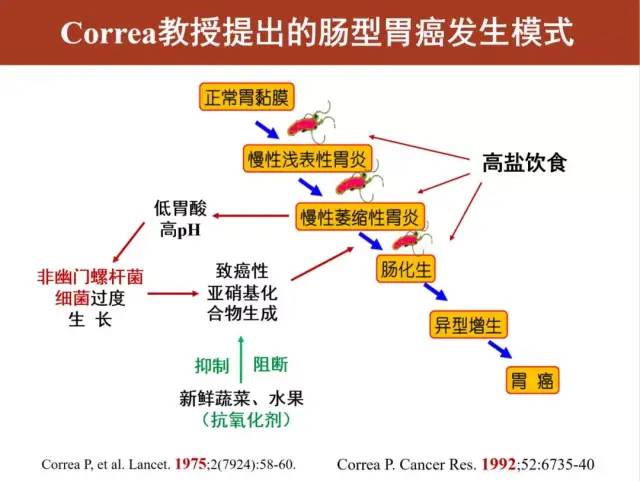
慢性萎缩性胃炎发展到胃癌,中间还要经过肠化生、异型增生两个阶段,要发展到胃癌往往需要几年甚至几十年的时间。
1、慢性萎缩性胃炎根据腺体萎缩的程度分为轻度、中度、重度。
2、萎缩性胃炎又分为两种类型:伴肠化生的萎缩、不伴肠化生的萎缩(即单纯萎缩)。
3、目前公认肠化生是癌前病变,就是容易癌变的一种病理状态。
肠化生分为轻、中、重度,又分为完全性和不完全性肠化生。
目前的研究认为,不完全性和大肠型上皮化生容易发生癌变,小肠型肠化生一般不会癌变。
因此,当萎缩伴肠化生,尤其中重度肠化生时,癌变几率又进一步提高了。
4、胃病进一步发展就是异型增生了,又称不典型增生,非典型增生,上皮内瘤变。
是指胃黏膜的结构和上皮偏离了正常状态,形态学上表现为细胞的异型性和腺体结构的紊乱。
异型增生是重要的癌前病变,可以说离胃癌仅一步之遥。
异型增生分为轻、中、重度。
异型增生现在又叫上皮内瘤变,轻、中度异型增生归入低级别上皮内瘤变,重度异型增生归入高级别上皮内瘤变。
重度异型增生或高级别上皮内瘤变,在日本就是早期胃癌了。
萎缩性胃炎的癌变几率高吗?
据研究,有50%慢性浅表性胃炎会演化为慢性萎缩性胃炎,而40%患有慢性萎缩性胃炎的人会演化为肠化生,而8%患有肠化生的患者会演化为异型增生,而异型增生会演化为胃癌。
有报道,对萎缩性胃炎病人随访10~20年,发现其中有5%~10%的病人发生了胃癌,而非萎缩性胃炎的病人很少发生胃癌。
荷兰研究表明10年之内有不到2%的萎缩性胃炎和肠化生的病例发展成胃癌,萎缩性胃炎的五年随访期间,年癌变率为0.25% 。
到了肠化生阶段,胃癌的整体风险还是比较低的,癌变概率约5%左右。
对异型增生胃镜随访10年研究发现:
轻度异型增生的癌变率为2.53%,
中度为4%~8%,
重度为10%~83%;
低级别上皮内瘤变发展为胃癌的可能性为9%,
高级别上皮内瘤变为74%。
因此,萎缩和肠化生有一定的癌变率,但癌变过程比较长,癌变机率也比较低,当病情进一步发展致异增生,癌变率就明显增高,由轻度异型增生到中度再到重度异型增生癌变机率快速上升。
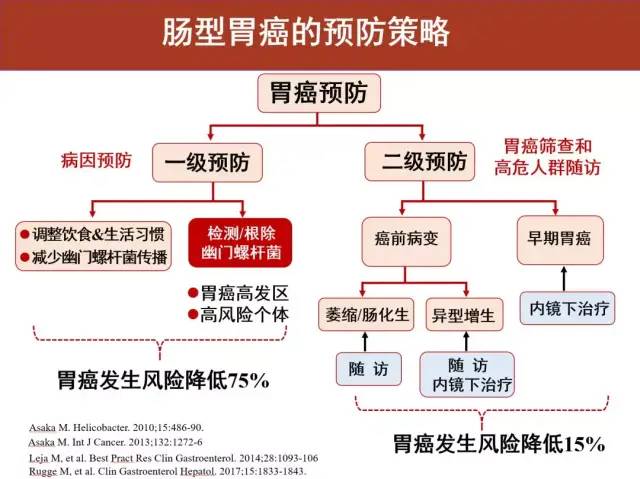
有没有办法阻断它的癌变进程呢?
有办法。
先来看两张图片:
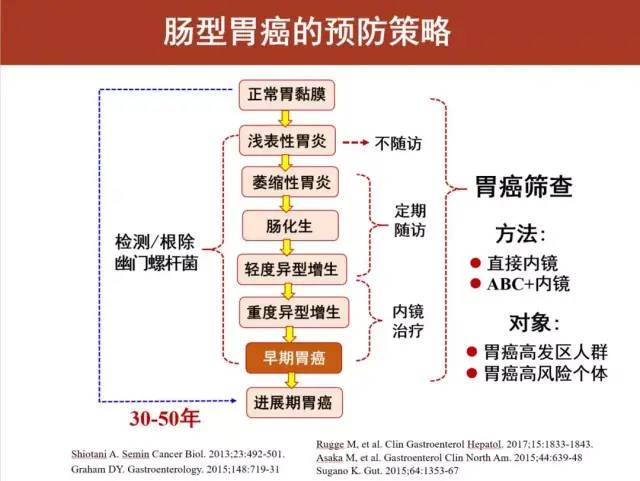
上图:肠型胃癌的发生历经30年- 50年,漫长的时间(从浅表性胃炎至早期胃癌)中根除幽门螺杆菌后均可不同程度降低胃癌或异时胃癌发生风险,应重视幽门螺杆菌的检测和根除。
胃镜随访最重要
萎缩性胃炎的年癌变率约为0.5%~1%,对这些患者需定期随访,以提高早期胃癌的诊断率。
慢性萎缩性胃炎伴有中、重度肠上皮化生,不典型增生者属于胃癌前期病变,对慢性萎缩性胃炎伴肠化者,主要以治疗原发病为主。
萎缩性胃炎不伴肠化生和异型增生者可每1~2年作内镜和病理随访,
中~重度萎缩或伴肠化生者每1年随访一次,
轻度异型增生(活检并非取自癌旁)每6个月随访一次,
重度异型增生者需立即复查内镜和活检病理检查,对腺瘤型和小病灶的重度异型增生可考虑内镜下粘膜切除,而对范围较广的病灶可予外科手术切除。




