目前,我国已经成为结直肠癌(俗称大肠癌,包括直肠癌和结肠癌)高发国家,每年有15万人死于肠癌,85-90%以上被确诊时已经是中晚期。
在过去10年间,结直肠癌的新发病数和死亡率均翻了一番,且以年均4%-5%的速度递增!
另外,临床上30岁以下的青年白领罹患大肠癌的比例逐渐升高,约占总患病率的10%!
有专家预测,在一线大城市,很可能超越肺癌,成为新的癌王。
现在医学已经很明确,约占95%以上的大肠癌就是由大肠息肉演变而来的。
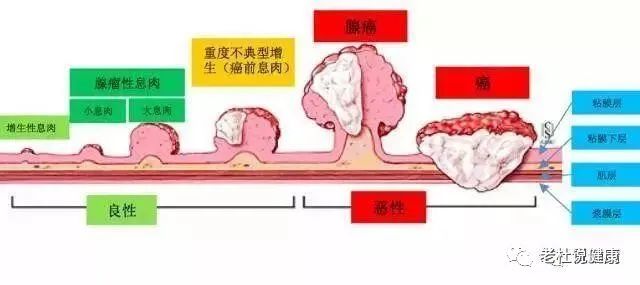
肠息肉变身肠癌需要5-15年时间
而且这个过程非常漫长,发展迟缓,一颗息肉变成肠癌,需要5-15年的时间,中位时间为10年。
在这10年当中,你只要做一次肠镜,发现息肉,并切掉它,就能阻断它恶变的进程,非常简单。
一般我们会建议年过40岁,即使没有任何症状,就要做第一次肠镜;
有消化道肿瘤家族史的、肥胖的、炎症性肠病的、不良嗜好的,等等情况,更要提前检查。
然而,从临床数据来看,只有极个别人是主动要求做肠镜的,超过90%的人是出现了明显症状,或者在医生的一再劝说下,才不得已做的肠镜。
这就造成了我国的肠癌不但高发,而且90%发现的时候已经是中晚期了,早癌发现率只有10%左右。

笔者去年曾诊治了两例病人,还是一对亲兄妹,由于检查时间不同,结果大相径庭!
先说说哥哥的情况
哥哥今年43岁,因大便不成形就诊,医生了解到他有消化道肿瘤家族史,建议做一次肠镜。
结果在直肠发现多发息肉,病理显示,符合腺瘤,部分不典型增生,也就是癌前病变。
下面是哥哥的肠镜图片:
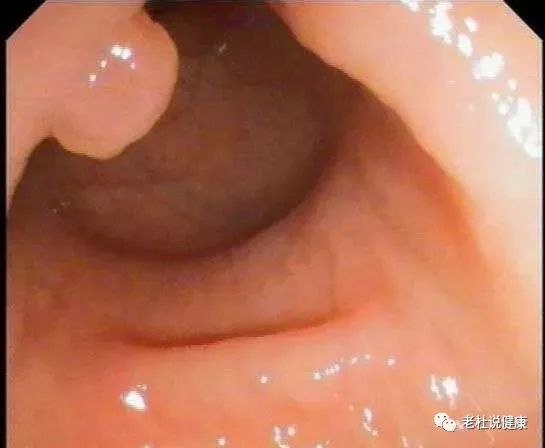
距肛门约14cm直肠粘膜可见一约0.4cm×0.6cm息肉样隆起。
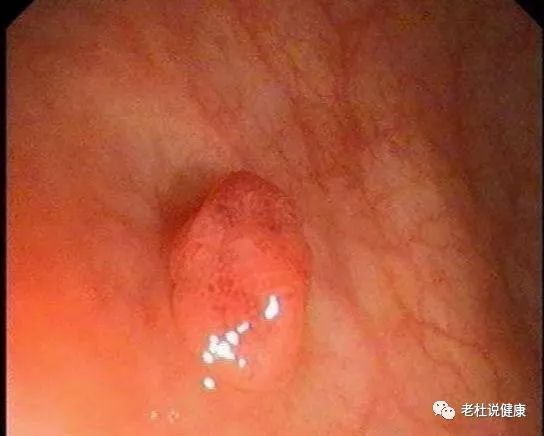
乙状结肠腺瘤,这个已经发生不典型增生
此外,在降结肠、横结肠发现多个大小不等的息肉。
患者完善化验检查后,在我科行肠镜下结肠腺瘤高频电切术。
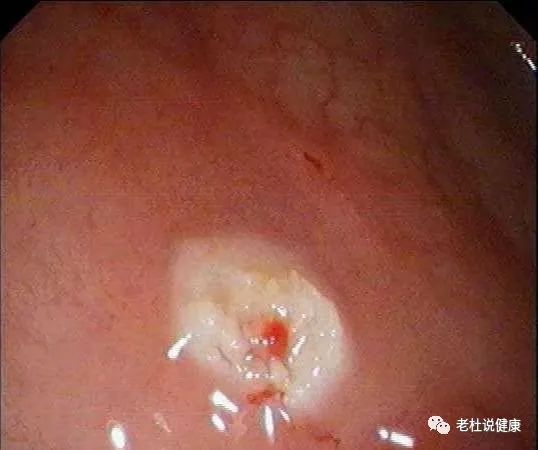
高频电切除息肉
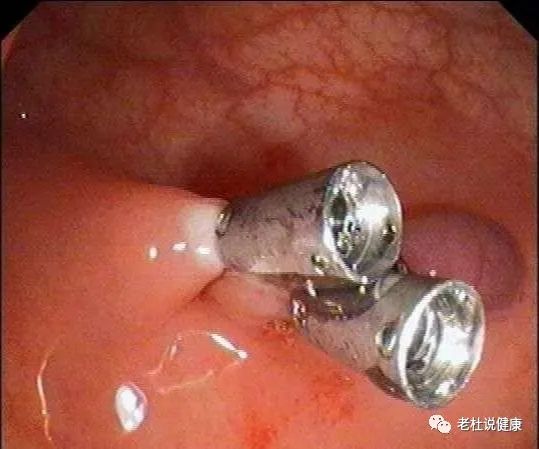
钛夹闭合创面
该患者住院三天即出院,此后只需要定期复查即可。
再来说说妹妹
半年后,哥哥在首次复查的时候,和笔者聊起,说她的妹妹一直肠道不好,大便不成形,但是有痔疮,能不能来做肠镜?
我问了详细情况,原来妹妹今年42岁,一直大便不成形,素有“痔疮”,最近半年便血严重,有时候还有脓血。
我意识到问题的严重性,这绝不是什么痔疮!
于是强烈建议他说服妹妹抓紧时间来做肠镜。
数天后,妹妹终于来做检查了,结果不出所料!
肠镜刚刚进入8cm,就看到一个巨大占位性肿物,肠镜通过困难。
毋庸置疑,这是肠癌,而且已经是进展期,失去了内镜下治疗的时机;
病理检查结果是进展期直肠印戒细胞癌!一种预后不好的癌。
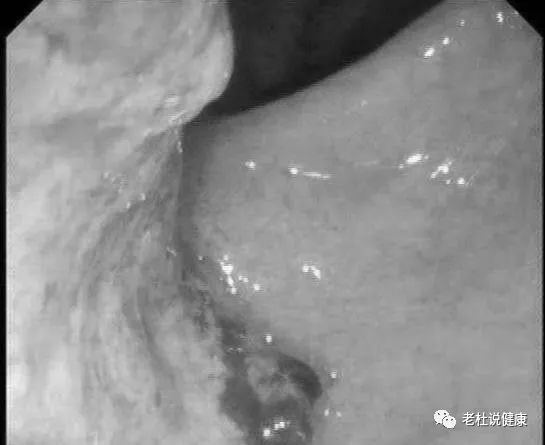
距肛门约8cm直肠粘膜可见一约4cm×4.5cm不规则肿块
妹妹如果在半年前,一年前来做肠镜,而不是当成痔疮治疗,后果肯定要好得多,应该还是早期癌。
早期肠癌的5年生存率高于90%!
后来,该患者行了外科根治术,肛门没能保住,虽然做了手术,但等待她的还有术后数次化疗,及一个不确定的结果。
想象一下,腰里吊一个粪袋子,是什么滋味?
咱们分析一下
妹妹,有症状半年后才检查,检查结果是进展期直肠印戒细胞癌。
虽然做了手术,但等待她的还有术后数次化疗,及一个不确定的结果。
如果在40岁前做一次肠镜呢?
后果不言而喻,定是天壤之别!
而哥哥,是在腹部有轻微不适感时,就做了肠镜检查,意外发现还不会有症状的肠腺瘤。
如果,没有这次检查,再过几年,他的直肠腺瘤癌变的几率会大幅增加。
极有可能和妹妹的结局相同,甚至更糟!
我国是消化道癌症大国,特别是胃肠道早癌的发现率远远低于欧美及日韩。
因此普及胃肠镜检查,特别是体检增加胃肠镜检查项目,对于提高我国胃肠道早癌发现率,降低消化道癌症死亡率有很大意义。
特别提醒:
以下人群需要尽快做胃肠镜诊治:
1. 40岁以上的普通人群。无论男女,均应做一次胃肠镜检查。如有阳性发现(溃疡、息肉等),在做完治疗后均应定期复查。
2. 有食管癌、胃癌、肠癌家族史的人群可将初检年龄提前到35岁甚至更早。
3. 有不良生活习惯:抽烟、喝酒、饮食不规律或暴饮暴食或大鱼大肉,喜吃腌制食品和烧烤,工作压力大、经常熬夜。
4. 出现消化道不适的人群,比如胃部不适,可表现为上腹痛、下腹痛、反酸、嗳气、饱胀等;
肠道不适,可表现为下腹痛,大便习惯与性状的改变,比如每天排便一次变为排便多次,或者便秘、便稀、便血、鼻涕状黏液血便等。
5. 正常体检时发现CEA、CA199等消化道肿瘤标志物升高,需要尽快做胃肠镜以进一步排查。
最后,再次提醒:
即使您无任何症状,40岁左右一定要做第一次胃肠肠镜,越早越好!




