一、什么是胃息肉?
在消化内科门诊,经常看到这样的胃镜报告:“胃息肉”。很多患者看到这样的报告,以为自己得了胃癌,常为此焦虑不安。
那么胃息肉究竟是怎么回事?
需要怎么治疗?胃里怎么会长息肉,会不会癌变?需不需要切除呢?
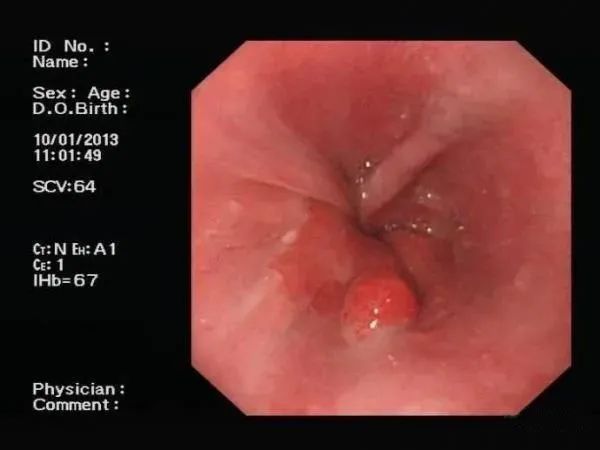
胃息肉医学标准术语是:胃黏膜局限性良性隆起病变,是突出于胃黏膜表面的良性隆起性病变,表面常较光滑。
通俗的说,就好比皮肤上长出的漂亮的瘊子,可以是一个独行侠占山为王,也可以是梁山108将,甚至是群魔乱舞。
它们有的天良未泯,有的丧尽天良。
它个头大小不一,小的如小米粒,中的像绿豆,大的如花生米,甚至像核桃。
如果长了数不清的大小不等的息肉,那就是胃息肉病,这大多是出身不好,与基因有关。
二、长了胃息肉,
要知道它是哪个洞里的妖精
大体上可以分为肿瘤性息肉和非肿瘤性息肉两大类。
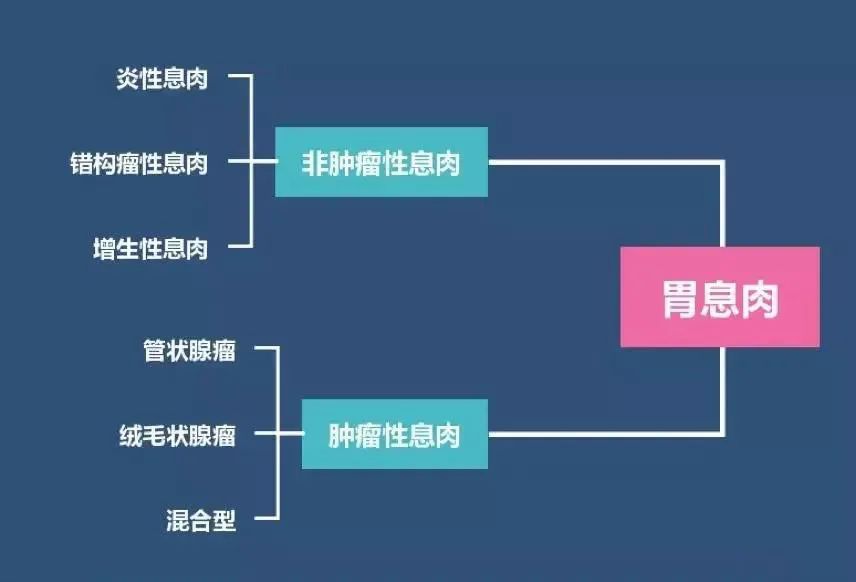
1、腺瘤性息肉(肿瘤性息肉)
约占胃息肉的10%-25%,癌变率高,可达30%-58.3%,尤其瘤体较大(>2cm的广基息肉)、绒毛状腺瘤、伴异型增生者恶变率更高。
这个家伙是潜在的杀手,只要有足够的时间,加上不注意生活细节,终有一天会发展为腺癌。
所以,对这些息肉决不能姑息养奸,一经发现,格杀勿论,并要定期复查,只要他一露头,就切,犹如剿匪,务必斩草除根。
2、增生性息肉
大部分胃息肉属于这一种,一般不会癌变,但是可能会带来消化道症状;有大约0.4%-1.76%的癌变几率。这在医学上属于小概率事件,不必担心。
根除幽门螺杆菌后,大约40%的会完全消退。
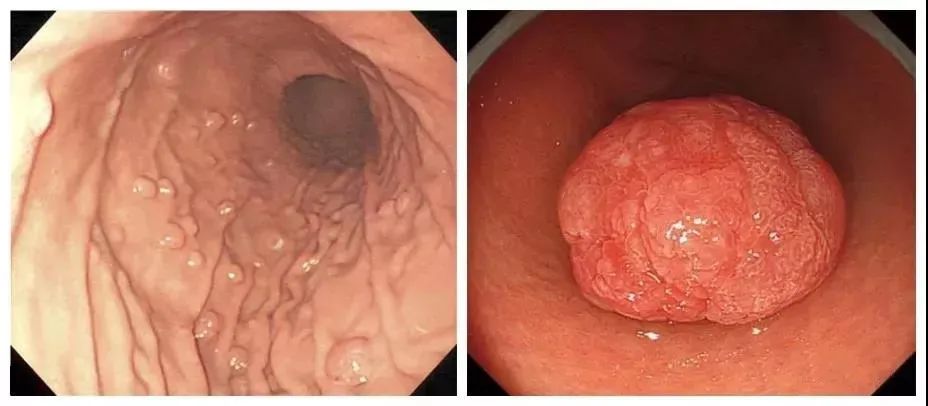
但是,作为消化科医生,还是提醒你,尽管它一般不会癌变,如果比较大(>2cm),还是要切除为好。
3、胃底腺息肉
胃底腺息肉又叫Elster囊肿,分散发性和家族性两种。
前者可能和长期用”质子泵抑制剂“(拉唑类药物)有关,是没有感染幽门螺杆菌感染的标志之一,异型增生灶发生率<1%,所以一般认为基本不会癌变。(但近年来的报道显示,有个别癌变病例。)
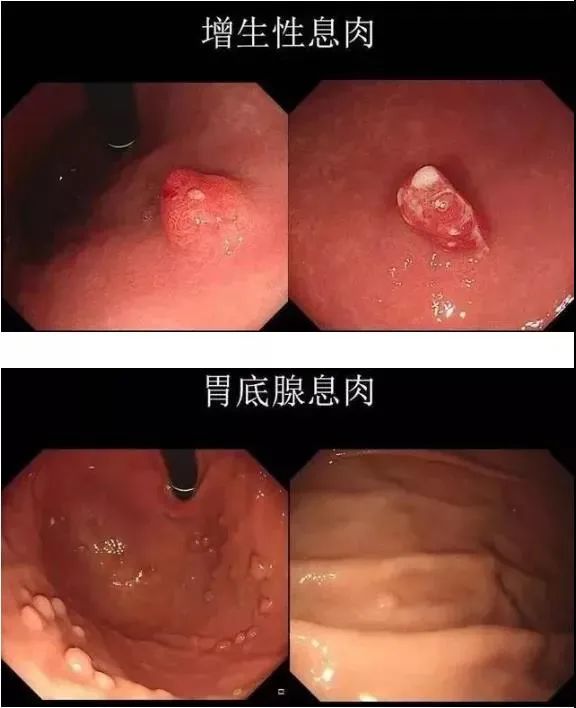
后者大约25%-41%会发生不典型增生,两者在内镜下难以区别。
4、特殊的胃息肉(比较少见)
①错构瘤性息肉:多发于胃窦,常为单发,无恶变倾向。
②异位性息肉:多为良性。
③家族性息肉病:胃部的多发于胃窦,约5%为腺瘤性;约50%-90%的患者存在于十二指肠腺瘤和壶腹部腺瘤,多为恶性
三、只有部分腺瘤性息肉才会癌变
胃息肉发生癌变受到很多因素的影响,如息肉的大小、类型、形态、数目、部位、上皮间变程度、年龄以及地区和种族等:
1、息肉的大小:
呈正相关,即息肉越大,癌变率越高。
直径小于1.0 cm的有蒂息肉癌变率小于1%;
直径在1-2 cm者癌变率通常为10%;
直径大于2 cm的癌变率通常为50%。
2、息肉的组织学类型:
腺瘤性息肉癌变率高,其中管状腺瘤的癌变率为1%-5%,绒毛状腺瘤的癌变率最高约为10%-60%,而混合性息肉癌变率则介于两者之间。
也有人将息肉发生重度不典型增生称之为原位癌,这时异常细胞仅局限于上皮的表面而未侵犯到腺体的基底膜。
3、息肉的形态:
有蒂息肉癌变率较低而无蒂息肉癌变率高。息肉表面光整者癌变率小于5%,呈乳头状者约近35%,呈菜花状或分叶状者约为50%。无蒂息肉如表面不光整且呈中凹花坛状易癌变。
4、息肉的部位:
胃息肉的多发部位是胃窦约占65%,其次为胃体部约占20%。此外,一般认为多发性息肉的癌变率高于单发者;年龄越大息肉发生机会越多癌变率越高;腺瘤存在的时间越长,癌变的危险性越大。
5、多发性息肉的恶变率比单个息肉高。
6、增生性息肉极少恶变:
也叫炎性息肉或再生性息肉,属于胃腺体增生延长,排列比较紊乱,腺体之间有较大的空隙,有的中间夹有未成熟的细胞,绝大多数无不典型增生,癌变率只有0.4%左右。
所以,胃息肉一经发现,必须取活检,以证实息肉是腺瘤性息肉还是增生性息肉,如果是腺瘤性息肉,原则上需要切除治疗,以绝后患;如果是增生性息肉,依据病因,采取相应措施。
四、哪些息肉需要治疗?
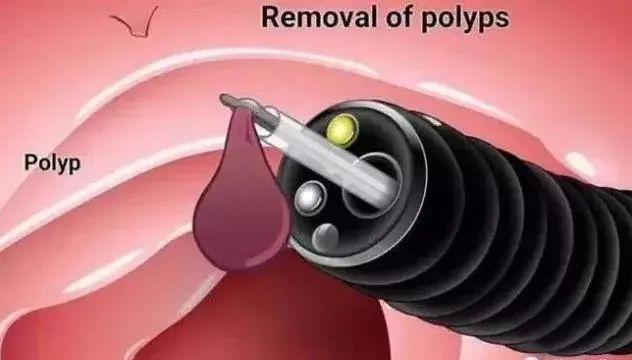
胃息肉一般多为良性,无症状者勿需治疗。增生息肉为非肿瘤性息肉,因为不会发生恶性病变,经内科对症处理,效果较好。
腺瘤性息肉癌变率可达30%~58.3%,活组织病理检查确诊即手术治疗。
1、小息肉(直径小于0.5 cm的),可以在做胃镜检查顺便夹除,也可以择机切除。
2、病理证实的腺瘤性息肉,且直径>2cm,伴有不典型增生的,必须格杀勿论,并遵医嘱定期复查。
3、多发性息肉,你可以选择分期分次切除。
4、家族性息肉,要结合肠镜及其他检查,选择合适的时间及时手术。
4、对于病理证实伴高级别上皮内瘤变、疑癌、或已经癌变的,建议视具体情况,内镜下行EMR或ESD术,或者外科手术治疗。




